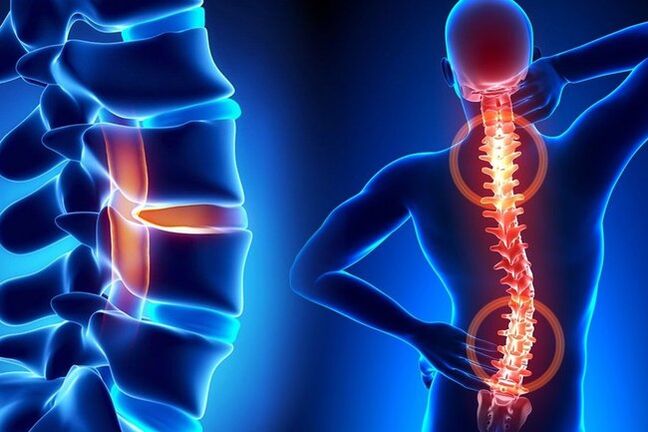
Lülisamba osteokondroos on degeneratiivne-düstroofiline hävimine, mis on põhjustatud vahepealsete ketaste kõhrekoe järkjärgulisest hõrenemisest. Kõik inimesed on selle haiguse suhtes vastuvõtlikud, kuna püstise kehahoiaku tõttu kogeb inimese selgroog tohutuid koormusi. Kui võtta arvesse kahjulikke tegureid, siis 40-50-aastaselt leitakse selja osteokondroosi peaaegu kõigil. Patoloogiat ei saa täielikult ravida. Vanusega seotud degeneratiivset protsessi on võimatu peatada, kuid õige raviga saab seda aeglustada. Peaksite õppima, kuidas õigesti toime tulla osteokondroosi sümptomitega.
Patoloogia üldised tunnused
Haigus areneb harja kolmes osas - emakakaela-, rindkere- ja nimmepiirkonnas. Emakakaela ja nimmepiirkonna osteokondroosi diagnoositakse sagedamini, kuna nendes piirkondades on suurenenud liikuvus. Mida aktiivsemaid liigutusi saab inimene liigestes teha, seda altimad on lülidevahelised kettad vigastustele ja degeneratsioonile. Rindkere piirkonna osteokondroos esineb harvemini, kuid on raskem.
Patoloogia on salakaval, kuna see aitab kaasa teiste degeneratiivsete haiguste, sealhulgas intervertebraalse songa ilmnemisele kehas. Algstaadiumis patsient valu ei tunne, kuid juba ilmnevad püsivad metaboolsed muutused kaltsiumi-fosfori metabolismis, mis häirib selgroo luu struktuuri. Mõjutatud piirkonna vereringe halveneb, mis põhjustab enneaegset degeneratsiooni.
Intervertebral disk sisaldab kiulist rõngast, mis on kaetud mikropragudega. Kahjustuse pinnale ilmub nucleus pulposus - selle osad hakkavad järk-järgult välja lekkima. Degeneratiivsete protsesside taustal hakkab kiuline ring nõrgenema ja venima, mis toob kaasa mikrokahjustuse piirkonna suurenemise. Kui rõngas fibrosus rebeneb, väljub nucleus pulposus. Nii tekib seljaaju lülidevaheline herniatsioon.
Kui aeglustada degeneratsiooni, mis põhjustab osteokondroosi, tekivad hiljem herniad ja väljaulatuvad osad. Mida varem ravi alustatakse, seda lihtsam on kahjustuse tunnustega võidelda. Selja osteokondroosi sümptomid sõltuvad asukohast harjas ja kaasuvate haiguste mõjust kehale.
Põhjustab lülisamba osteokondroosi provotseerimist
Enamikul juhtudel on haigus pärilik. Muudel juhtudel esineb haigus tavaliste ebasoodsate tingimuste taustal, mis võivad esile kutsuda ägenemise, sealhulgas:
- Varasemad seljavigastused, sealhulgas luude, liigeste ja kõõluste kahjustused.
- Probleemid luu- ja lihaskonna süsteemiga, sealhulgas halb rüht ja lamedad jalad.
- Anamneesis metaboolsed häired, sealhulgas endokriinsed patoloogiad. Hüpotüreoidismi ja diabeediga inimestel on oht luuprobleemide tekkeks. Need probleemid mõjutavad negatiivselt kaltsiumi imendumist.
- Ülekaalu omamine. Rasvumise ja kõrge kehamassiindeksiga kogeb inimene liigeste enneaegset kulumist. Suur kaal avaldab survet luu- ja lihaskonnale, mis mõjutab negatiivselt selgroo tervist.
- Kehv toitumine. Igapäevane toitainetest ja mikroelementidest vaesestatud toit põhjustab hüpovitaminoosi, mis põhjustab inimkeha süsteemseid kannatusi, mis võib lülisamba seisundit negatiivselt mõjutada.
- Füüsiline passiivsus. On tõestatud, et istuv eluviis põhjustab luude haprust. Mõõdukas füüsiline aktiivsus tuleb kasuks.
- Raskuste tõstmine. Nagu ebapiisav lihasaktiivsus, on ka liigne ülepinge täis mikrotraumasid ja kahjustusi, mis provotseerib luu- ja lihaskonna haigusi.
- Varasemad viirus- või bakteriaalsed infektsioonid. Näited: osteomüeliit, poliomüeliit.
- Halbade harjumuste olemasolu. Alkoholi ja nikotiini kuritarvitamine põhjustab vereringe halvenemist, mis mõjutab negatiivselt luusüsteemi seisundit.
Haiguse esinemist mõjutavad tegurid:
- Kaasasündinud seljaaju defektid.
- Kehv kehahoiak.
- Lamedate jalgade olemasolu.
- Pikaajaline viibimine istuvas või seisvas asendis.
- Naissoosse kuulumine. Naistel raseduse ja menopausi ajal suureneb luukadu. Pikaajalise kaltsiumi ja teiste mineraalide puuduse korral toimub selgroos degeneratiivne protsess, mis aitab kaasa osteokondroosi ilmnemisele.
- Hüpogonadism. Steroidhormoonide vaeguse korral mõlemast soost kaltsium luukoes praktiliselt ei fikseerita. Selle tulemusena kannatab patsient vanusega seotud osteokondroosi all. Noores eas esinevad sellised seisundid väga harva. Sel juhul räägime mutatsioonidest.
Arvestades ülaltoodud riskitegureid, peaksite püüdma säilitada leebe elustiili.
Haiguse arengu etapid
Haigusel on 4 haigusetappi, sealhulgas järgmine pilt:
- Esialgne etapp on degeneratiivsete ainevahetusprotsesside staadium. Patsiendil puuduvad sümptomid, kuna kõhre kude ei ole hakanud aktiivselt halvenema. Algab intervertebrilise ketaste deformatsioon. Kuna eend veel puudub, ei tunne patsient valu seljas. Tavaliselt avastatakse osteokondroosi algstaadiumis haigus harva, sagedamini juhuslikult. Mitte iga spetsialist ei suuda märgata esimesi degeneratsiooni märke. Harvadel juhtudel võib patsient kogeda minimaalset ebamugavust, mis on seotud ületöötamisega. Patsiendi selg hakkab valutama, kui ta seisab või istub pikka aega. Samuti on selline valu seotud lihase raami ülepinge ja nõrkusega.
- Teises etapis algab kiulise rõnga aktiivne hävitamine, mis põhjustab lülidevahelise ketta kõrguse vähenemist. Selles etapis pöördub tähelepanelik patsient juba spetsialisti poole, kuna ta tunneb erksamaid sümptomeid. Pea võib hakata sageli valutama ja võivad tekkida seletamatud rõhu tõusud. Sageli valutab alaselja, kaela või abaluud. Patsient ei talu enam pikaajalist koormust ja väsib kiiresti. Selles etapis tuvastatakse röntgenikiirgusega osteokondroos.
- Kolmandas etapis põhjustab haigus rõngasfibroosi väljaulatuvust. Diagnoosi käigus tuvastatakse patsiendil eend või väike lülidevaheline song, mis tekitab tõsiseid probleeme igapäevaelus. Kõhr on juba nõrgenenud ja patsient tunneb end väga halvasti. Kolmas etapp on ravi seisukohalt üleminekuperiood. Selles etapis on veel võimalik kasutada konservatiivset ravi, et parandada patsiendi enesetunnet ja aeglustada songa arengut.
- 4. etapp – terminal. Selgroolülid kaotavad elastsuse ja liikuvuse. Patsient kannatab valu mitte ainult päeval liikumise ajal, vaid ka öösel. Uni on häiritud ja tekivad neuroloogilised sümptomid, kuna ebamugavustunne on krooniline. Kroonilise väsimuse sündroom süveneb. Selles etapis on juba diagnoositud märkimisväärsed herniad, mis häirivad patsiendi normaalset elu. Sellisel juhul on näidustatud kirurgiline sekkumine osteofüütide eemaldamiseks. Konservatiivne ravi kaugelearenenud juhtudel ei too leevendust.
Mida varem osteokondroos avastatakse, seda lihtsam on sellega võidelda. 1.-2. staadiumis on endiselt võimalik patoloogia arengut tagasi pöörata, kui järgite tingimusteta arsti ettekirjutusi.
Lülisamba osteokondroosi tüübid
Lülisammas koosneb 3 osast, sealhulgas alaselg, rindkere piirkond ja kael. Olenevalt individuaalsest olukorrast esineb ühes osakonnas sagedamini degeneratiivseid kahjustusi. Harvemini mõjutab patoloogia mitut harja segmenti. Kõige sagedamini kannatavad emakakaela ja nimmepiirkonnad, kuna nendes kohtades täheldatakse suurenenud liikuvust. Kui rindkere lülisammas on kahjustatud, on patoloogia selle piirkonna harja anatoomiliste tunnuste tõttu raskem.
Kõige sagedamini esineb lülisamba nimmepiirkonna osteokondroos. Patoloogia levimus on seotud alakeha suurenenud koormusega. Samuti on see seljaosa kõige altid herniate ja väljaulatuvate osade tekkeks. Kui sellise ajalooga patsiendil tekivad tüsistused, ilmnevad probleemid liikuvuse, roojamise ja urineerimisega. Kaugelearenenud juhtumid nõuavad tõsist korrektsiooni ja kirurgilist sekkumist.
Emakakaela lülisamba osteokondroosiga tekib tugev valu ja tulistamine pähe. Kõige sagedamini esineb haigus pikaajalise istuva töö ja suurenenud kehalise aktiivsuse taustal. Selle haigusega patsiendid vajavad ka integreeritud lähenemisviisi ravile. Emakakaela lülisamba kahjustus on tingitud ka õlgade ja pea suurenenud liikuvusest.
Rindkere osteokondroosi esineb harvemini, kuna hästi arenenud lihaste ja vähenenud liikuvuse tõttu on see piirkond sellisele patoloogilisele protsessile kõige vähem vastuvõtlik. Seda tüüpi osteokondroosi on raske diagnoosida, kuna patoloogia sümptomid sarnanevad südame-, kopsu- või maohaigustega. Rindkere osteokondroosi korral täheldatakse sagedamini valu kiirgavat ribide ja südame piirkonda, nii et haigust aetakse segi südame isheemiatõve ja südameinfarkti tunnustega. Oluline diagnostiline kriteerium on see, et kui valu rinnus kurtmisel südameprobleeme ei tuvastata, tuleks pöörduda neuroloogi või traumatoloogi vastuvõtule.
Mida vanem on patsient, seda suurem on oht, et selgroo liigeste degeneratsioon mõjutab selgroo mitut osa.
Lülisamba osteokondroosi sümptomid
Sümptomid võib jagada üldisteks ja spetsiifilisteks. Teine võimalus on tüüpiline mis tahes osa osteokondroosile, sõltuvalt asukohast. Degeneratiivse seljahaiguse tavalised nähud on järgmised:
- Valu, halb enesetunne ja ebamugavustunne. Arvestades patoloogilise protsessi astet ja lokaliseerimist, kogeb patsient erineva raskusastmega valu. Algstaadiumis on ebamugavustunne väike, suruv. Öösel ebamugavustunne ajutiselt taandub. Seljaaju degeneratsiooni edenedes muutub valu tugevamaks ja sagedamaks. Halvimal juhul valu ei lõpe ja ei lase öösel magada.
- Nõrkus, pidev väsimus. Lülisambaprobleemid on sageli seotud närvijuhtivuse ja kehva verevooluga. Kui patsiendil areneb aktiivselt osteokondroos, tekib aja jooksul kroonilise väsimuse sündroom. Patsient ei suuda järjest enam tööülesandeid täita ja inimene ei maga piisavalt. Mida arenenum on patoloogia, seda halvemini patsient tunneb.
- Liikuvuse vähenemine lülisamba teatud osas. Ägenemise perioodil ei esine mitte ainult püsivat valu, vaid ka selja kahjustatud piirkonna liikuvus on oluliselt piiratud. Seda nähtust seostatakse mitte ainult põletikulise protsessiga, vaid ka lihaste spastilisusega.
- Lihasspasm lülisamba kahjustatud osas. Osteokondroos ei ole ainult kehas esinevate looduslike degeneratiivsete protsesside tagajärg. Füüsiline passiivsus käivitab sageli haiguse. Motoorse aktiivsuse puudumisel lihased atroofeeruvad ja ei suuda piisavalt eemaldada koormust selgroolt. Selle tulemusena tekib püsiv pinge, mis on täis tõsist halvenemist. Patsiendil on mitu spasmi, mida tuleb leevendada ravimitega.
- Radikulaarne sündroom. See nähtus on tüüpiline eranditult igat tüüpi osteokondroosile. Kui patoloogiat komplitseerib hernia ilmnemine, tekib väljaulatuva pulposuse tuuma suurenenud rõhk närvisegmentidele. Selle tulemusena ilmnevad kahjulikud mõjud - liikumispiirangud, valu, lumbago, paresteesia ja rasketes olukordades - sõrmede ja alajäsemete tundlikkuse kaotus.
- Muud vegetatiivsed ilmingud. Nende hulka kuuluvad vegetovaskulaarset düstooniat meenutavad sümptomid, neuroloogilised häired, südame, kopsude ja mao tunnused.
Emakakaela osteokondroosi iseloomulikud sümptomid on järgmised:
- Peavalu. See tekib ootamatult ja rünnak muutub sageli migreeniks, millega kaasneb pearinglus, iiveldus, teadvusekaotus ja rõhu tõus. Seda seisundit seostatakse sageli kahjustatud piirkonna püsiva kehva vereringe ja pigistatud närvijuurtega.
- Valu kaelas, trapetsis või ülaseljas. See sümptom on seotud suurenenud lihaste spastilisusega. Selgroog ei talu koormust, mistõttu on need lihased ülekoormatud. Samuti esineb seda seisundit sagedamini kontoritöötajate seas. Valu iseloom on näriv, piirav, valus.
- Suurenenud rõhk. Kui lülidevaheline hernia surub veresoonte voodit kokku, tekib patsiendil hüpertensiooni rünnak, mis ei ole seotud kardiovaskulaarsüsteemi probleemidega.
- Pigistamistunde ilmnemine kaelas ja kurgus. Nähtust seostatakse ka lihaste spastilisusega, mis põhjustab kaela veresoonte pigistamist.
- Tulistamised sõrmedes, rangluudes ja kätes. See on puhtalt neuroloogiline sümptom, mis on seotud närvijuurte pigistamisega.
- Harvem esineb õhupuudust, valu südames ja kurgus.
Rindkere osteokondroosi tunnused näevad välja järgmised:
- Pingutuse tunne rinnus.
- Interkostaalse neuralgia rünnakute ilmnemine.
- Valu südame piirkonnas, mis ei ole seotud südamepatoloogiaga.
- Kaebused õhupuuduse, valu rindkere sügavuses.
- Köha, mis ei ole seotud hingamisteede probleemidega.
- Ebamugavustunne maos või söögitorus.
- Valu abaluudevahelises piirkonnas. Iseloomustab krooniline kulg. Sagedamini esineb see lihaste staatilise ülekoormuse taustal.
- Tuimus kätes, rangluudes ja sõrmedes. Harvem - alaseljas.
Nii ilmnevad nimmepiirkonna osteokondroosi sümptomid:
- Valu alaseljas.
- Tõmbamistunne neerupiirkonnas või alakõhus.
- Istmikunärvi muljumise esinemine.
- Pingelise piriformise lihase sümptomi ilmnemine. Kui see lihas surub kokku, surub see istmikunärvi kokku, mis põhjustab spetsiifilisi sümptomeid, sealhulgas põletust ja tulistamist mööda jalga, alustades tuharapiirkonnast ja lõpetades reie ja säärega. See neuroloogiline sümptom viitab kõige sagedamini lülisamba probleemidele.
- Probleemid väljaheite ja urineerimisega. Kui song või eend surub kokku närvilõpmete alumised osad, nõrgeneb aja jooksul oluliselt soolestiku ja põie silelihaste kokkutõmbumisjõud. Selle tulemusena areneb soole atoonia ja uriinipeetus. Sellised seisundid on äärmiselt ohtlikud ja nõuavad kvalifitseeritud arstiabi.
- Aja jooksul muutub patsiendi kõnnak ja ühes jalas ilmneb lonkamine. Seisund on seotud ka närvilõpmete pigistamisega.
Kui patsiendil on lülisamba konkreetses osas mitu sümptomit, mis meenutavad kaugelearenenud osteokondroosi, on vaja võimalikult kiiresti arstiga nõu pidada. Puuduvad spetsiifilised diagnostilised kriteeriumid, mis võimaldavad teil haigust ise tuvastada. On vaja läbida terviklik diagnoos, mille järel määratakse vaevuse täpne põhjus.
Selja osteokondroosi diagnoosimine
Esmane diagnoos koosneb anamneesi kogumisest. Neuroloog või traumatoloog küsib kaebuste kohta ja vaatab läbi patsiendi selja. Kui patsient ei ole kindel, et tal on vaja spetsiaalselt nende spetsialistide poole pöörduda, peaks ta esmalt külastama terapeudi. Üldarst vaatab patsiendi läbi, kannab kaebused kaardile ja väljastab saatekirja eriarsti vastuvõtule.
Peamine probleem selgroo osteokondroosi diagnoosimisel on see, et patoloogia annab palju valesid märke, mis viitavad teistele haigustele. Seetõttu on vaja mitu korda külastada spetsialiste, et veenduda südame-veresoonkonna, hingamisteede ja seedesüsteemiga seotud patoloogiate puudumises.
Mis tüüpi diagnostika on tavaliselt ette nähtud:
- Radiograafia. Seda tüüpi läbivaatus on kiire ja ei nõua suuri rahalisi kulutusi. Pildi saab tasuta kätte, kui patsient läbib protseduuri registreerimiskohas kliinikus. Röntgenpildiga saab pinnapealselt hinnata harja seisukorda. Kui esineb jämedaid defekte või märke lülivahede vahekauguse vähenemisest, suunatakse patsient diagnoosi selgitamiseks teistele protseduuridele.
- MRI või CT. Seda tüüpi uuringud näevad selgelt pehmeid kudesid, seetõttu on need peamised diagnostilised meetodid, mis tuvastavad erinevaid degeneratiivseid protsesse - nihkeid, ketta herniatsioone, väljaulatuvaid osasid. Sellise diagnostika abil tuvastatakse mitte ainult osteokondroos, vaid ka herniad, väljaulatuvad osad ja pigistatud närvid.
- Laboratoorsed uuringud. Mõnikord on vaja läbida rida vereanalüüse, mis aitavad leida peidetud haigusi, mis mõjutavad haiguse kulgu negatiivselt. Tavaliselt võetakse analüüsid kombineeritult - OBC, OAM, suhkur, kaltsiumi-fosfori metabolismi regulaatorid, reumatoloogilised testid.
Saadud andmete põhjal teeb arst lõpliku diagnoosi. Pärast järelduse saamist peate järgima spetsialisti soovitusi, et seljaaju haiguse kulgu valutumalt taluda. On patoloogiaid, mida ei saa täielikult ravida. Nende hulka kuuluvad osteokondroos.
Osteokondroosi ravi
Selle selgroohaiguse ravivõimalusi on palju. Neid kasutatakse sõltuvalt komplikatsiooni staadiumist. Kui patoloogia on varases staadiumis, on parimad abinõud ravimid ja konservatiivne ravi. Kaugelearenenud juhtudel on see haruldane, kuid kirurgiline sekkumine võib osutuda vajalikuks, kui ravimid ei aita ja patsient kaotab jäsemete tundlikkuse ja muutub invaliidiks.
Mida kasutatakse meditsiinitoodete hulgas:
- MSPVA-d või mittesteroidsed põletikuvastased ravimid. Need ravimid leevendavad kiiresti põletiku või ärritusega seotud valu. Terapeutiline toime saavutatakse kiiresti, ühe päeva jooksul. Seetõttu on sellised ravimid esimene valik. MSPVA-de puudused - te ei saa neid süstida kauem kui kaks päeva. Suukaudsel kujul kasutatakse teatud tüüpi ravimeid mitte rohkem kui kolm nädalat. Seda kasutuspiirangut seletatakse ravimite suure gastrotoksilisusega. Peptiliste haavandite või gastriidi all kannatavatele inimestele määratakse lisaks ravimid mao limaskesta kaitsmiseks.
- Kortikosteroidid on hormonaalsed valuvaigistid. Tugeva valu ja degeneratiivsete protsesside korral manustatakse paikse põletiku kõrvaldamiseks spetsiaalseid ravimeid intraartikulaarselt. Soovitatav on kasutada pikaajalisi komponente. Toimeaine säilib kuni 3-4 nädalat. Mõne patsiendi jaoks piisab ühest süstist, et valu pikaks ajaks unustada.
- Kondroprotektorid on ravimid, mida kasutatakse kõhrekoe tugevdamiseks ja toitmiseks. Paljudel seljaaju osteokondroosi põdevatel patsientidel on kõhre ja luukoe nõrk, mistõttu on vaja seda tugevdada. Kondroprotektorid ei peata haiguse arengut ja ei moodusta kõhrekoe, vaid aitavad aeglustada degeneratiivseid protsesse. Neid võetakse läbi pika kursuse.
- Lihasrelaksandid. Pingul olevate lihaste lõdvestamiseks kasutatavad ravimid. Ravi kestus on 2 kuni 4 nädalat.
- B vitamiinid. Neurotroopsed ained – B1, B6 ja B12 aitavad ishiase või pigistatud istmikunärvi korral. Suurtes annustes avaldavad need ained valuvaigistavat toimet ja toidavad kahjustatud närvikiude.
Konservatiivsed ravimeetodid hõlmavad järgmist:
- Manuaalne teraapia. Meetod võimaldab spetsialisti kätega pinges lihaseid lõdvestada. Ägenemise ajal ei tohi seda tüüpi ravi kasutada.
- Harjutusravi. Füsioteraapia abil saate tugevdada lihaseid. On tõestatud, et seljavalusid seostatakse sagedamini lihasnõrkusega, kuna selg ei pea koormusele vastu, mistõttu tekib väsimus ja ebamugavustunne. Et patsient tunneks kergendust, on vaja harjutusi teha järjepidevalt 2-3 korda nädalas. Füüsiline kasvatus parandab rühti ja kõrvaldab valu.
- Massaaž. Massaažiterapeudi abiga on võimalik parandada verevoolu kahjustatud lihastes, millel on positiivne mõju enesetundele. Suurenenud verevool toidab ja lõdvestab kudesid, mis aitab võidelda spasmidega. Protseduur on vastunäidustatud ägedal perioodil ja seda tehakse ainult taastusravi ajal.
- Füsioteraapia. Konservatiivne ravi on suunatud kahjustatud kudede verevoolu parandamisele riistvarameetodi abil. Voolu- või magnetkiirgust kasutades paraneb lihaste kommunikatsioon, mis aitab võidelda spasmide ja kroonilise valuga. Füsioteraapia võimaldab lokaalselt kasutada süsteemseid ravimeid, mis tungivad hästi naha alla.
Haiguste ennetamine
Lülisamba osteokondroosi saab ära hoida, kui järgite tervislikku eluviisi, sealhulgas halbadest harjumustest loobumist, õiget toitumist ja võitlust füüsilise tegevusetusega. Samuti peate jälgima oma kehakaalu. Rasvunud patsiendid kogevad suuremat stressi mitte ainult seljal, vaid ka kogu kehal. Soovitatav on kanda ortopeedilisi jalatseid ja jälgida oma kehahoia.































